بیماری لبر(LCA) آموروزیس مادرزادی / نکاتی در موردبیماری لبر بیماری چشمی مادرزادی
نوروپاتی ارثی عصب بینایی لبر (LHON) بیماری ارثی با ضعف بینایی چشمها و فقدان دید مرکزی میباشد. علت اولیه فقدان دید، جهش در DNA میتوکندریایی است. اگر چه تأثیر فاکتورهای ژنتیکی یا اپی ژنتیکی ثانویه ناشناختهای نیز در نوروپاتی آن پیشنهاد میشود.
این مطالعه برای اولین بار پلی مورفیسم ژنهای فولات و ریسک فاکتور ژنتیکی ثانویه LHON را در صورت وجود مورد بررسی قرار میدهد. پلی مورفیسمهای معمول ژنهای متیلن تتراهیدروفولات ردوکتاز (MTHFR) (C677T, A1298C) و متیونین سنتاز ردوکتاز(MTRR) (A66G) در ۲۱ نمونه بیمار و ۱۵۰ نمونه کنترل مورد مطالعه قرار گرفت.
ارتباط معنی داری بین سندروم LHON با پلی مورفیسم C677T ژن MTHFR)001/0 (P <و A66G ژن MTRR)001/0 (P <و ارتباطی منفی با پلی مورفیسم A1298C ژن MTHFR)69/ 0(P = مشاهده شد.
این مطالعه اولین گزارشی است که نقش مهم پلی مورفیسمهای C677T و A66G را در اتیولوژی سندروم LHON بیان میکند؛ و بدین صورت میتواند در فهم بهتر مکانیسمهای دخیل در تخریب نورونی، فقدان بینایی LHON و درمان بیماران کمک میکند.
این بیماری بیشتر در دههٔ سوم زندگی و در جوانان اتفاق میافتد اما ندرتاً در کودکان نیز دیده میشود.
بیماری لبر یا در یک چشم یا در هر دو چشم به صورت قرینه بروز پیدا میکند که اگر یک چشم در ابتدا درگیر باشد چشم دیگر هفتهها و ماهها تحت تأثیر قرار میگیرد و نهایتاً بینایی هر دو چشم به شدت دچار مشکل میشود.
بطوری که دید مرکزی تحت تأثیر قرار گرفته و به عنوان مثال توانایی مطالعه، رانندگی، تشخیص چهرهٔ افراد و… تحت تأثیر قرار میگیرد. این کاهش بینایی نهایتاً منجر به مرگ سلولهای عصبی میشود و دریافت اطلاعات بینایی توسط مغز دچار مشکل میگردد.
بیماری لبر(LCA) آموروزیس مادرزادی / نکاتی در موردبیماری لبر بیماری چشمی مادرزادیبنابراین ابتلاء به بیماری مادرزادی لبر که نوعی اختلال در عصب باصره چشم بوده و منجر به کوری میشود در مردان شایع تر است.
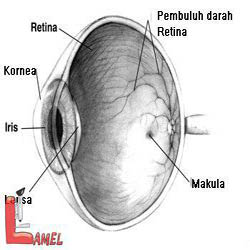
کورى مادرزادى لبر گروهى از اختلالات است که با اختلال شدید بینائى یا کورى از دوران شیرخوارگى (بدون علت آشکار) مشخص مىشود. معمولاً اتوزوم مغلوب بوده، با عقبماندگى ذهنی، تشنج و ناهنجارىهاى کلیوی، یا عضلاتى همراه مىباشد. در اکثر بیماران منظرهٔ فوندوس طبیعى است. کاهش شدید یا فقدان الکترورتینوگرام نشاندهندهٔ اختلال عمل سلولهاى نورى است و در شیرخوران این تست تنها روش تشخیصى قطعى بیمارى محسوب مىشود
در فرد مبتلا به لبر بلافاصله تغییرات گوناگونی ایجاد شده و عروق خونی این ناحیه از چشم نیز باریک و تنگ میشود.
بیماری لبر با تاری چشم و کاهش دید آغاز شده و در نهایت منجر به کوری در افراد میشود.
افراد برای درمان به موقع بیماریهای چشمی باید هر سال به منظور معاینه چشمها به متخصص مراجعه کرده و هر گونه تاری چشم و اختلال بینایی را جدی بگیرند.
اصطلاح مادرزادی اشاره به وضعیت فعلی از تولد (نه به صورت اکتسابی) اشاره دارد و amaurosis اشاره به از دست دادن بینایی بدون ارتباط با یک ضایعه است. اما فراتر از این توصیفات کلی، بروز LCA میتواند متفاوت باشد به دلیل اینکه در ارتباط با ژنهای متعددی است.

تشخیص
تستهای ژنتیکی و تحقیقات مربوطه اخیراً در حال انجام در Centogene AG در روستوک آلمان انجام شدند؛ John and Marcia Carver Nonprofit Genetic Testing Laboratory در شهر آیووا، IA; مرکز پزشکی ژنتیک در پزنان، لهستان؛ آزمایشگاههای ژنتیک Miracaدر هوستون، TX; Asper بیوتکنولوژی در تارتو، استونی؛ ژنتیک CGC در پورتو، پرتغال؛ مؤسسه ژنتیک و تشخیص مولکولی CEN4GEN در ادمونتون کانادا و آزمایشگاه ژنتیک اصلی – بارسلونا اسپانیا است
درمان
یک فرم از LCA، بیماران مبتلا به LCA2 که متحمل جهش در RPE65 ژن شده، با موفقیت تحت درمان با ژن درمانی در آزمایشهای بالینی قرار گرفتند. نتایج حاصل از سه آزمایش بالینی اولیه که در سال ۲۰۰۸ منتشر شد،
ایمنی و اثر بخشی از ویروس آدنو مربوطه را برای بازگرداندن بینایی در بیماران LCA، نشان داد. در هر سه آزمایش بالینی، بیماران بهبود عملکرد بینایی شان را بدون عوارض جانبی، بدست آوردند. این مطالعات که با استفاده از ویروس-آدنو مربوطه انجام شده بود، تعدادی از مطالعات جدید برسی کنندهٔ ژن درمانی را برای بیماری شبکیهٔ انسان به وجود آورده است.
نتایج حاصل از فاز ۱ آزمایش توسط دانشگاه پنسیلوانیا و بیمارستان کودکان فیلادلفیا انجام شد و در سال ۲۰۰۹ منتشر شد که بهبودی پایدار در ۱۲ مورد (سنین ۸ تا ۴۴) با RPE65 مرتبط LCA پس از درمان با AAV2-hRPE65v2، یک ژن درمانی جایگزین را نشان داد.
اولین مداخله همراه با نتایج بهتری شد. در این مطالعه بیماران بر اساس حضور آنتی بادی خاص به وکتور AAV2 استخراج شدند و درمان تنها برای یک چشم به عنوان یک اقدام احتیاطی، انجام گرفت. ۲۰۱۰ مطالعه اثر تجویز AAV2-hRPE65v2 در هر دو چشم را در حیوانات با آنتی بادی در حال حاضر پیشنهاد شده را ارزیابی کردند که پاسخ ایمنی بدن ممکن است در استفاده از درمان در هر دو چشم، پیچیده نباشد.
جراح چشم دکتر آل مگوایر و متخصص ژن درمانی دکتر ژان بنت روش مورد استفاده در بیمارستان کودکان را توسعه دادند.
دکتر سو سمپل-رولند در دانشگاه فلوریدا به تازگی ریکاوری دید را در یک مدل مرغی با استفاده از ژن درمانی را انجام داد.

گیرنده ژن درمانی Allison Corona
گیرنده های ژن درمانی LCA شامل Yannick Duwe، top، و Allison Corona می باشد.مدت ها پیش ژن درمانی شببیه داستان های علمی تخیلی بنظر می رسید. آیا ما بطور واقعی مهندسی انسانی استفاده از ویروس برای تحویل نسخه سالم ژن بازگرداننده بینایی به شبکیه را توسعه ندادیم؟
آیا می توان از طریق تنها یک تزریق شبکیه ای که برای چندین سال کار خواهد کرد اجرا شود؟ بسیاری کارشناسان شاهد شک و تردید خود بودند وقتی نتیجه را می دیدند. با این حال سازمان مبارزه با نابینایی کاملا تحقیقات ژن درمانی را بدلیل پتانسیل قوی آن برای حفظ و بازگردانی بینایی برای افراد مبتلا به بیماری های وراثتی دنبال کرد.
در حالی که داستان ژن درمانی LCA بیش از ۲۰ سال پیش آغاز شده است، ما در سال ۲۰۰۱ به یک نقطه عطف مهم دست یافتیم. زمانیکه درمان بینایی را در سگ نابینا مبتلا به LCA باز گرداند، موفقیت در سگ ها در سال ۲۰۰۷ درها را به روی کارآزمایی های بالینی در بیمارستان کودکان فیلادلفیا و چندین موسسه دیگر بازگشود و امروز این تکنولوژی پر رونق در حال در زدن سازمان غذا و دارو برای گرفتن تاییدیه بازاریابی است. LCA یک هدف استراتژیک برا ی توسعه ژن درمانی شبکیه بود زیرا از لحاظ فنی هضم این شیوه و روش درمانی نسبت به دیگر حالت های درمان راحت تر بود.
اما با این بیماری ما امیدوارتریم به زودی ما به خوبی ژن درمانی را برای انواع دیگر دژنراسیون شبکیه شامل کوروئیدرمیا، آشرسندروم، اختلال اشتارگات رتینوشیزیس، رتینیتیز پیگمانتوزوا (RP)و کوررنگی پیش خواهیم برد. با درمان اپتوژنتیک ، که در حال حاضر فقط در حال حرکت به سوی آزمایشات بالینی است، ما حتی پتانسیل بازگردانی بینایی در برخی از کسانی که بطور کامل از بیماری های شبکیه نابینا شده اند و کسانی که علت ژنتیکی آنها شناسایی نشده است را داریم.
چرا مصرف آسپیرین از نابینایی جلوگیری می کند؟
قند خون ، یکی از شایع ترین بیماری ها به شمار می رود. از عوارض آن آسیب دیدن شبکیه ی چشم است که به نابینایی می انجامد. پژوهشگران علوم پزشکی در بوستون ثابت کرده اند که نابینایی دیابتی به دلیل بسته شدن مویرگ های ظریفی است که تغذیه ی شبکیه ی چشم را به عهده دارد.
این مویرگ ها با صدها لخته ی میکروسکوپی بسته می شوند و به این ترتیب خون حاوی مواد غذایی از رسیدن به شبکیه باز می ماند. بنا به آمار به دست آمده تعداد لخته ها در شبکیه ی بیماران مبتلا به قند خون ، چهار برابر افراد سالم است، پیش بینی شده که آسپیرین از لخته شدن خون در مویرگ های شبکیه جلوگیری می کند.
هم چنین،این دارو برای جلوگیری از بیماری های قلب و عروق در بیماران مبتلا به قندخون تجویز می شود.
در ساختار آسپیرین یک عامل اسیدی و یک عامل استری وجود دارد.
این دارو یکی از پرکاربردترین داروهای مصنوعی (سنتزی)است
که از فنول مشتق می شود.بنا به پژوهش ها، سالیسیلات ها به دلیل آزاد کردن سالیسیلیک اسید، معده را تحریک می کند. از آن جا که آبکافت آسپیرین در شرایط اسیدی به آرامی انجام می گیرد ، مصرف این دارو آسیب هایی بر معده و روده وارد می کند.
از سوی دیگر، انحلال پذیری آسپیرین در آب بسیار کم است و وارد شدن آن به خون با اشکال انجام می گیرد. جهت کاهش اثرهای نامطلوب این دارو روی معده و روده دو روش پیشنهاد شد.
نخست آن که یک اسید یا باز هنگام بسته بندی این دارو آن را همراهی کند که در این حال ، باز هم اثرهای نامطلوب بر این بخش ها برطرف نمی شود. دیگر اینکه ماده ای همراه دارو باشد که در زمان نگهداری ، با آن واکنش ندهد و تنها در آب ، با آسپیرین وارد واکنش شود. تنها ماده ای که چنین شرایطی را داراست ، کلسیم کربنات ، CaCO3 ، است
اما از آن جا که انحلال پذیری این ماده نیز در آب کم است، محیط معده را بافری می کند و سبب اختلال در گوارش می شود.
همراه کردن نشاسته با آسپیرین ، نفوذ مولکول های آب به این دارو را امکان پذیر کرده، انحلال پذیری آن را بهبود می بخشد. هم اکنون قرص های خوراکی این دارو شامل ،۳۲۵ میلی گرم استیل سالیسیلیک اسید و ۱۵ میلی گرم کدیین فسفات با نام .A Cobeine A.S در دسترس است.
ساز و کار آسپیرین
آسپیرین با مهار آنزیم پروستاگلاندین ، از لخته شدن خون در رگ ها جلوگیری می کند و سبب رقیق شدن خون می شود. پلاکت ها اجزایی در خون هستند که هنگام تشکیل زخم و خونریزی ، با ترشح آنزیم یاد شده ، خون را لخته می کنند و به خونریزی پایان می دهند. از این رو، آسپیرین نباید با داروهای ضد انعقاد خون مصرف شود زیرا احتمال افزایش خونریزی را بالا می برد.
در کسانی که به بیماری قند خون مبتلا هستند، مصرف آسپیرین اثر انسولین را افزایش می دهد.
از آن جا که انحلال پذیری آسپیرین در آب کم است و در محیط های اسیدی بهتر جذب می شود، در محیط معده و روده که PH پایین است، به سرعت جذب می شود، درحالی که مصرف غذا و وجود آن در معده از سرعت جذب این دارو می کاهد.
هم چنین این دارو با تغییر در واکنش های حسی میزان احساس درد را کاهش می دهد. این کار در نتیجه پیوند با گیرنده های موجود در سامانه ی مرکزی اعصاب انجام می گیرد.
درمان نابینایی با تولید سلولهای چشمی!
دانشمندان با کشف تکنیک نوینی برای تولید سلولهای چشمی به شیوهای امید بخش برای درمان نابینایی دست یافتهاند.
به گزارش ایسنا، دانشمندان در این تکنیک موفق شدند، بافت پوست را به سلولهای چشمی تبدیل کنند.
در این پیشرفت تازه و مهم سلولهای چشمی که به نور حساس هستند، از پوست تولید شدند و در نهایت این یافته به کشف روش های جدیدی برای درمان نابینایی منتهی خواهد شد.
دانشمندان در این روش سلولهای پوستی انسان را به لحاظ ژنتیکی دوباره برنامهریزی کردند تا دارای ویژگیهایی مشابه سلولهای موجود در شبکه طبیعی چشم شوند.
در این پروسه ابتدا سلولهای پوستی به سلولهای بنیادی IPS تبدیل شدند که میتوانند به هر نوع بافتی از بدن مبدل شوند.
سپس این IPSها در معرض ترکیب خاصی از مواد شیمیایی قرار گرفتند و بعد دانشمندان به این سلولها اجازه دادند که تا حدودی رشد کرده و به سلولهای شبکیه مبدل شوند.
این سلولهای حساس به نور در پشت چشم قرار دارند و سیگنالهای عصبی را به مغز منتقل میکنند.
هر چند این یافته هنوز در مرحله بسیار ابتدایی است ، اما راه را برای کشف روشهای درمانی جدید به منظور ترمیم شبکیه با استفاده از سلولهای پوستی رشد یافته در خود بیمار هموار خواهد کرد.

پسرمن ۸سالشه وبیماری لبررادارد خواهش میکنم بگیدچکارکنم ک چشماش بیشترازاین اسیب نبینه