همه چیز درمورد عمل سزارین و اقدامات قبل و بعد از عمل
سزارین چیست؟
زایمان سزارین یک جراحی بزرگ است که با شکافتن پوست روی شکم ، عضلات زیر آن و جدار رحم همراه است. به طور متوسط، ۱۰ درصد زایمان ها در جهان به روش سزارین انجام می شود، طبق آمار رسمی در ایران حدود ۲۵ تا ۳۵ درصد زایمان ها به صورت عمل جراحی یعنی سزارین صورت می گیرند، در حالی که طبق آمار غیر رسمی در ایران، سزارین ۵ برابر سایر نقاط جهان است.
امروزه در برخی از بیمارستان های ایران این آمار حتی ۱۰۰ درصد نیز گزارش شده است. برخی متخصصین معتقدند که علت افزایش گرایش زنان به انتخاب زایمان سزارین، فرار از درد زایمان است. اما عمل سزارین خود با درد فراوان همراه است و عواقب منفی متعددی نیز به همراه دارد.
عوارض مربوط به مادر عبارت هستند از:
۱- التهاب و عفونت لایه داخلی رحم :
این وضعیت که به نام آندومتریت خوانده می شود، می تواند تب، ترشحات بد بوی واژن و درد رحم را موجب شود.
۲- افزایش خونریزی :
مادر خون بیشتری را در طی سزارین نسبت به زایمان طبیعی از دست می دهد.
۳- عوارض بیهوشی :
بیهوشی در سزارین باعث می شود، بسیاری از مادران بعدها از سردرد شدید شکایت داشته باشند.
۴- لخته های خونی:
بعد از سزارین، خطر ایجاد لخته های خونی وجود دارد، به خصوص در رگ های پاها یا لگن. اگر لخته خونی به ریه های فرد برود (آمبولی ریه) می تواند خطر مرگ در پی داشته باشد. مادر می تواند با راه رفتن از بروز لخته خونی جلوگیری نماید.
۵- عفونی شدن زخم جراحی:
در محل اطراف برش جراحی، احتمال بروز عفونت وجود دارد.
۶- آسیب عمل جراحی:
این مورد نادر است. اما برخی مواقع عمل جراحی در طی سزارین، به اندام های اطراف آسیب می رساند مانند مثانه.
۷- خطر در بارداری های بعدی بیشتر است. بعد از سزارین، شما در معرض خطر بالاتری در بارداری های بعدی خواهید بود. از جمله این خطرات، خونریزی و مشکل جفت و پارگی رحم می باشد.
عوارض سزارین برای جنین
۱- مشکلات تنفسی:
نوزادان متولد شده به طریق سزارین، بیشتر احتمال دارد به تاکی پنه (tachypnea)مبتلا شوند. تاکی پنه یعنی تنفس تند تند. این مشکل تنفسی در طی چند روز اول بعد از تولد نوزاد مشخص می شود.
اگر سزارین قبل از هفته ۳۹ بارداری و یا قبل از تکامل ریه های جنین انجام شود، احتمال ابتلای نوزاد به مشکلات تنفسی مثل سندرم زجر تنفسی (respiratory distress syndrome) افزایش می یابد.
۲- آسیب های ناشی از جراحی :
ممکن است در طی عمل جراحی پوست نوزاد با تیغ جراحی زخم شود، ولی این مورد نادر است.
مشکلات بعد از سزارین:
عمل سزارین عمل جراحی بزرگ است و بعد از سزارین انتظار بروز این رویدادها را داشته باشید و موارد زیر را رعایت کنید:
۱- درد؛ که معمولا در روز اول پس از جراحی شدیدتر است و بعد از آن باید فروکش کند.
۲- ترشح از دستگاه تناسلی که طبیعی است.
۳- هر روز مقدار فراوانی آب بنوشید؛ بین ۸ تا ۱۰ لیوان.
۴- از بلند کردن اشیای سنگین و از بالا رفتن از پله ها خودداری کنید.
۵- رانندگی نکنید تا زمانی که بتوانید به راحتی کمربند ایمنی را ببندید.
۶- در صورتی که محل برش جراحی، قرمز و متورم شد، به دکترتان اطلاع دهید.
از نظر پزشکان، زایمان طبیعی ۳ تا ۴ برابر سزارین دردسر ساز است ولی تعرفه هایی که به آن اختصاص داده شده خیلی کمتر از سزارین است که این موضوع نیز بر افزایش سزارین در ایران دامن می زند در حالی که در کشورهای پیشرفته ی دنیا تسهیلات ویژه ای را برای زایمان طبیعی اختصاص داده اند که افراد را به آن ترغیب می کند.
تحقیقات نشان داده است در کشورهایی که آمار سزارین پایین است، مادران تمایل بیشتری به انجام زایمان طبیعی دارند و عامل این تمایل، رضایت آنان از انجام زایمان واژینال است.
دلایلی که پزشک را مجبور به سزارین می کند
۱- مادر، بیماری خاصی داشته باشد.
اگر مادر یک بیماری خاص داشته باشد، مثل: بیماری قلبی، فشارخون بالا و یا عفونتی که ممکن است در حین زایمان به نوزاد منتقل شود مانند عفونت ایدز، در این صورت باید سزارین انجام شود.
۲- نوزاد مشکل خاصی داشته باشد.
برخی مواقع، برای کودکان دارای شرایط خاص از قبیل هیدروسفالی (مایع اضافی در مغز)، سزارین باید انجام شود.
۳- سر کودک پایین قرار نگیرد.
اگر کودک موقع زایمان در یک موقعیت غیرطبیعی قرار بگیرد و به جای سرش، مثلا پا یا باسن او به طرف پایین باشد (به اصطلاح نچرخد)، در این صورت سزارین بهتر خواهد بود.
۴- سر نوزاد بیرون نیاید.
گاهی اوقات، با وجود انقباضات قوی رحم مادر در طی چند ساعت، دهانه رحم به اندازه کافی باز نمی شود و یا سر کودک آنقدر بزرگ است که نمی تواند از دهانه رحم عبور کند. در این صورت سزارین بهتر است.
۵- سلامتی نوزاد در خطر باشد.
برخی مواقع نوزاد به اندازه کافی اکسیژن دریافت نمی کند. اگر پزشک تشخیص دهد که اکسیژن مورد نیاز نوزاد موقع زایمان تامین نمی شود و یا ضربان قلب او تغییر کرده است، بهترین کار همان سزارین است.
۶- مادرانی که چندقلو دارند.
مواقعی که مادر دوقلو و یا سه قلو و یا چند قلو دارد، یک یا چند نوزاد در موقعیت های غیرطبیعی قرار می گیرند. لذا سزارین لازم می شود.
۷- مادری که یک بار سزارین شده است.
مادری که زایمان فرزند قبلی را به طریق سزارین انجام داده است، برای فرزند بعدی نیز باید سزارین کند.
۸- جفت مشکل ساز شود.
اگر قبل از زایمان، جفت از رحم جدا شود (جدا شدن زودرس جفت) و یا جفت گردن رحم را که در حال باز شدن است، بپوشاند، در این صورت نیز سزارین بهترین گزینه می باشد.
۹- بند ناف مشکل ساز شود.
اگر بند ناف در طول انقباضات رحم، فشرده شود و یا اگر بند ناف جلوتر از کودک در دهانه رحم قرار گیرد، سزارین لازم می باشد.
افدامات قبل از انجام عمل سزارین
– در ابتدا پزشک جراح با متخصص بی هوشی صحبت می کند.
– قبل از سزارین، پزشک از شما آزمایش خون می خواهد.
– گاهی اوقات آزمایش آمنیوسنتز انجام می گیرد که در این روش نمونه ای از مایع آمنیوتیک را برمی دارند و آزمایش می کنند. مایع آمنیوتیک، اطراف جنین را در داخل رحم مادر احاطه کرده و از او محافظت می کند. با این روش می توان فهمید که نوزاد آماده تولد است و یا نه.
مواردی که بروز آنها زایمان طبیعی را منجر به سزارین می کند
- افت ضربان قلب نوزاد
- کنده شدن جفت
- بالا رفتن فشار خون مادر
- قرار گرفتن غیر عادی جنین در شکم مادر
- بزرگ بودن سر نوزاد نسبت به رحم مادر
- وجود مشکل در بند ناف و جفت
- نارس و یا دیررس بودن جنین
مزایای زایمان سزارین
زایمان سزارین در مواردی که جان مادر و جنین در خطر باشد می تواند باعث از بین بردن مخاطرات احتمالی باشد. البته هر زایمان طبیعی ممکن است به سزارن بیانجامد ،اورژانسی بودن حال مادرو جنین می تواند عاملی باشد که جراح را مجبور به زایمان سزارین می نماید.
مواردی که زایمان سزارین در آن توصیه می شود :
- افت ضربان قلب نوزاد
- کنده شدن جفت
- بالا رفتن فشار خون مادر
- قرار گرفتن غیر عادی جنین در شکم مادر
- بزرگ بودن سر نوزاد نسبت به رحم مادر
- وجود مشکل در بند ناف و جفت
- نارس و یا دیررس بودن جنین
- جنین های دارای مشکلات RH خون
- مواردی که زجر جنین رخ می دهد
- چند قلو بودن جنین ها درون شکم مادر
- سزارین قبلی
آمادگی قبل از سزارین
شش ساعت پیش از زایمان سزارین برنامه ها باید تنظیم شده باشد به این صورت که از خوردن مواد غذایی جلوگیری کرده و چیزی ننوشید و در مواقعی که کیسه آب زودتر پاره شده و عمل زایمان سزارین ناگهانی و اورژانسی می شود همیشه قبل از عمل پزشک مادر سوال می کند که چه زمانی برای بار آخر چیز خوردید یا چه نوشیدنی ایی آخرین بار استفاده کردید.تا پزشک بهترین تشخیص را بتواند بگیرد.
قبل از سزارین از مادر آزمایش خون گرفته می شود.
در صورتی که پزشک تشخیص دهد که احتمال لخته شدن خون در مادری وجود داشته باشد مادر به پوشیدن لباس و جوراب های مخصوص احتیاج پیدا می کند.
برای کاهش مبتلا شدن به عفونت شکم مادر با پارجه استریل و مواد ضد عفونی کننده تمیز خواهد شد .
چون کاتر وارد مثانه می شود ،قبل از زایمان سزارین باید مثانه خالی باشد.
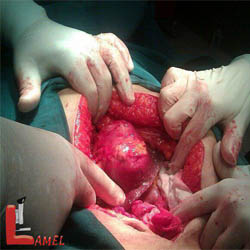
حین عمل سزارین
مهم ترین قسمت زایمات سزارین به مدت سی تا شصت دقیقه به طول می انجامد.
اتفاقات زیر در این مدت صورت می گیرد:
- برش ده سانتی متری در قسمت رحم و شکم ایجاد می شود.
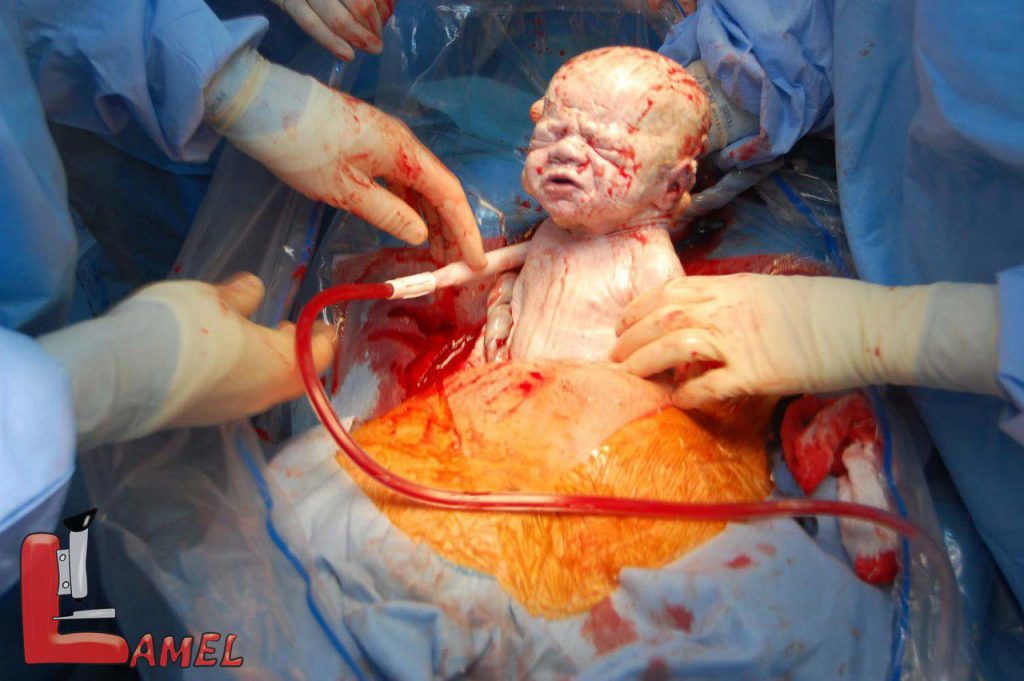
- از این شکاف ایجاد شده نوزاد به بیرون آورده می شود.در برخی موارد برای بیرون آوردن سر نوزاد از انبرهایی مخصوص این جراحی استفاده می شود.
- معاینه های لازم روی نوزاد بعد از بیرون آمدن آن به طور کامل شکل می گیرد.
- بند ناف بریده شده و جدا شدن جفت انجام می شود.
- برای کمتر شدن عفونت آنتی بیوتیک ها تجویز می شوند.
- برای کمتر شدن خونریزی با وارد کردن ماده ایی از طریق سوزن ،در رحم انقباض ایجاد می کنند.
- تمامی لایه های برش خورده که شامل پوست،چربی و عضله هستند با بخیه به یکدیگر متصل شده و زخم پوشیده می شود.
انتخاب سزارین طرف پزشک عمدتا ناشی از فاکتورهای غیر مامایی شامل موارد زیر است :
۱- استفاده از تکنولوژی در انجام زایمان
۲- ترس از شکایت بیماران
۳- محرک های مالی مانند تعرفه بیشتر
۴- ترجیح پزشکان به انجام زایمان در زمان کمتر
۵- سیستم آموزش پزشکی و نگرش پاتولوژیک نسبت به زایمان در دانشگاه ها
تغذیه مادر پس از سزارین
توصیه می شود تا سه روز پس از سزارین از خوردن غذاهای نفاخ مثل میوه خام، آب میوه خام، آب میوه های کارخانه ای چون ساندیس و …، حبوبات، پلو و خورشت بپرهیزید.
غذاهایی چون کباب، جوجه کباب، گوشت یا مرغ آب پز و سبزیجات پخته مثل هویج، کدو، سیب زمینی و آب رقیق کمپوت مناسب ترند. در صورت یبوست از روغن زیتون، آلوخشک و انجیرخشک خیس کرده استفاده شود.
سعی کنید آب به میزان کافی مصرف نمایید، چرا که به رفع یبوست کمک می کند. از طرفی به علت شیردهی و خونریزی نیز به جایگزینی مایعات بدن نیاز دارید. هنگام دفع ادرار و اجابت مزاج، برای جلوگیری از فشار به محل بخیه، از توالت فرنگی استفاده شود.
میزان فعالیت بدنی پس از سزارین
سعی کنید مرتبا راه بروید، چرا که راه رفتن هم از نفخ شما جلوگیری می کند و هم از یبوست. به خاطر داشته باشید استراحت کافی، در فواصل فعالیت، به تسریع بهبودی دوران پس از زایمان کمک میکند. سعی کنید در ساعاتی که نوزاد خواب است شما نیز استراحت نمایید و از دیدوبازدید های طولانی بستگان حتی الامکان بپرهیزید.
شیر دان به نوزاد پس از سزارین
مرتب از هر دو سینه به نوزاد شیر بدهید. در صورت حالات غیر عادی در سینه مثل سفتی سینه، درد، قرمزی و تب به پزشک معالج خود اطلاع دهید و به بیمارستان مراجعه نمایید.همچنین شستشوی نوک سینه با آب ولرم، قبل و پس از هر بار شیردهی به منظور پیشگیری از آلودگی لازم است.
مصرف داروها
داروهای تجویزشده راکاملا استفاده نمایید.
ضدعفونی کردن پانسمان
درصورتیکه پانسمان شما ضد آب است حمام کردن به مدت کوتاه و ایستاده اشکالی ندارد واگرپانسمان شما ضد آب نیست تا سه روز نباید با آب تماس پیدا کند.
روز سوم پانسمان روی زخم را بردارید و پس از یک دوش کوتاه و ایستاده بخیه های محل عمل را با شامپو(ترجیحا شامپو بچه )بشویید وبا سشوار خشک کنید. از این به بعد باید روزانه این محل شسته و خشک گردد.
تا چه مدت پس از عمل سزارین مادر نباید چیزی بخورد؟
برحسب تشخیص پزشک ۱۲ تا ۲۴ ساعت ناشتا بودن لازم است. در روز اول به علت نفخ و تجمع گاز در شکم بهتر است از مایعات استفاده شده و تا دو روز غذای سبک تر مصرف شود. از آنجا که حرکات روده بعد از جراحی کند می شود، گاز در روده تجمع می یابد. حرکت کردن و راه رفتن به سیستم گوارش کمک می کند تا مجددا فعالیت خود را از سرگیرد. اگر ناراحتی مادر زیاد باشد و یا تهوع و عدم دفع گاز داشته باشد، باید توسط پزشک معالج معاینه شود.
در اولین روزهای پس از سزارین باید انتظار چه مشکلاتی را داشت؟
ممکن است بلافاصله پس از جراحی احساس گیجی و تهوع داشته باشید که این تهوع حتی ممکن است ۴۸ ساعت هم طول بکشد ولی اگر همراه با بی حالی و سرگیجه مداوم بود باید به پزشک ارجاع دهید. برخی مادران ممکن است احساس خارش بدن را داشته باشند، مخصوصا آنهایی که از طریق اپی دورال یا اسپینال بی حسی دریافت کرده اند. در این صورت باید به پزشک اطلاع دهید تا داروی ضدخارش برای تان تجویز کند.